Préserver la fonction sexuelle en cas de cancer colorectal ?
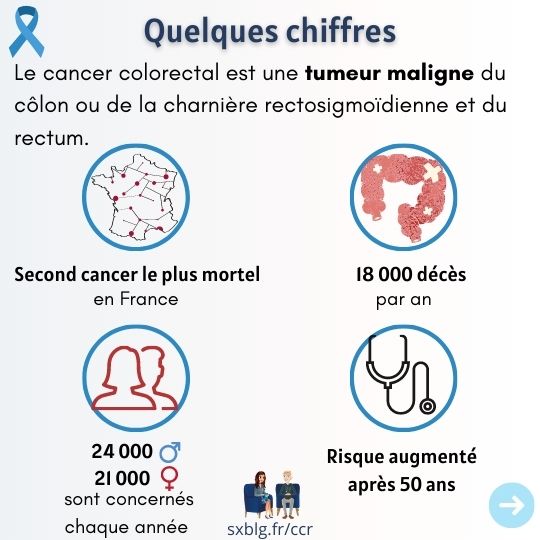
Le cancer colorectal est le second cancer le plus mortel en France, avec 18 000 décès par an. C’est le deuxième cancer le plus fréquent chez les femmes et le troisième chez les hommes. Un test fiable et efficace permet de le dépister à un stade précoce, et dans 9 cas sur 10, il peut être guéri si il est découvert assez tôt1.
C’est un cancer qui a des effets néfastes sur la santé sexuelle des patients : troubles de l’érection et de l’éjaculation, sècheresse vaginale et dyspareunie.
En s’interessant à la fonction sexuelle avant, tout au long, et après le traitement, on peut permettre aux patients de garder une qualité de vie sexuelle en dépit de la maladie.
Qu’est-ce le cancer colorectal ?
Par cancer colorectal, on entend le cancer du côlon ou de la charnière rectosigmoïdienne et du rectum. Dans l’Hexagone, il touche 24 000 hommes et 21000 femmes par an, la plupart âgés de plus de 50 ans avec un âge médian du diagnostic à 71 ans chez l’homme et 73 ans chez la femme.
Grâce aux progrès thérapeutiques dans le domaine, le taux de survie à 10 ans des patients qui en sont atteints a augmenté au cours de ces 20 dernières années, passant de 53 à 58 %2.
Dysfonctions sexuelles, l’un des effets néfastes du cancer colorectal
En dépit de ces chiffres encourageants, il faut pourtant savoir que le cancer colorectal a des effets néfastes sur la santé sexuelle des patients3.
Lorsqu’ils sont traités, ces derniers font souvent l’objet de dysfonctions sexuelles, 5 à 88 % des hommes souffrent des troubles de l’érection et de l’éjaculation (en fonction de la technique opératoire utilisée) et 50 % des femmes, de sècheresse vaginale et de dyspareunie4567.
C’est une situation regrettable dans la mesure où 60 % des hommes de plus d’une soixantaine d’années ont encore une vie sexuelle active 89.

Leur permettre de garder leur fonction sexuelle devient ainsi un véritable défi lors de la prise en charge de ces patients.
Les traitements du cancer colorectal à l’origine des dysfonctions sexuelles
Plusieurs options thérapeutiques sont envisageables dans le traitement du cancer colorectal : la radiothérapie, la chimiothérapie ou la chirurgie. Quel que soit pourtant le traitement choisi, il peut avoir des conséquences négatives sur la vie sexuelle du malade.
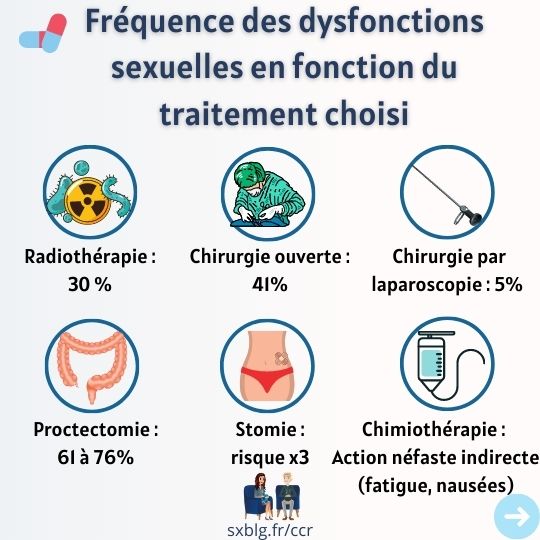
En 2015, une enquête10 a rapporté que 30% des malades qui ont subi une radiothérapie préopératoire ont rencontré des dysfonctions sexuelles. Ce chiffre est de 12,4% chez ceux traités par proctectomie.
Les raisons en sont nombreuses :
- La radiothérapie entraîne des lésions sur les muscles lisses, les muqueuses et les vasa nervorum. Cela provoque des troubles de l’érection pour les hommes et des douleurs pendant les rapports sexuels pour les femmes

L’évaluation de la santé sexuelle des patients, une étape importante dans la prise en charge
Avant la prise en charge ou la consultation préopératoire d’un patient atteint de cancer colorectal, il faut ainsi l’informer de l’éventuelle apparition de ces troubles sexuels11. S’il en souffre déjà, il faut les diagnostiquer avant le traitement du cancer. Il convient aussi de réaliser une anamnèse de la sexualité, appuyée par un questionnaire d’évaluation comme l’IIEF, le FSFI ou le GRISS12. Ainsi, il sera plus facile pour le patient d’en parler pendant le suivi postopératoire.
Le traitement des dysfonctions sexuelles
Heureusement, il est possible de traiter la plupart des dysfonctions sexuelles relatives au traitement ou à la chirurgie du cancer colorectal.
En ce qui concerne les troubles de l’érection :
- les inhibiteurs de la phosphodiestérase de type 5 comme le sildenafil, le tadalafil ou le vardenafil aident par exemple à améliorer de manière satisfaisante ou totale, dans 79 % des cas, les troubles d’érection post proctectomie
Chirurgie et radiothérapie sont responsables, en plus de troubles de l’érection, également de troubles de l’éjaculation. C’est pourquoi il faut conseiller aux patients atteints de cancer colorectal devant suivre des traitements et qui n’ont pas encore eu d’enfants d’effectuer un prélèvement et conservation de sperme.
Pour les femmes, l’usage de lubrifiant ou la prise de substitut hormonal est conseillé pour pallier les dyspareunies et la sècheresse vaginale13.
Tout au long du suivi postopératoire, il faut poursuivre de manière régulière l’évaluation de la sexualité des patients afin de traiter rapidement les troubles sexuels qui se présentent.
De plus, il ne faut pas oublier d’interroger et d’aider le ou la partenaire concernant le retentissement possible sur sa propre sexualité.
Ainsi, les patients pourront garder une qualité de vie sexuelle en dépit de la maladie.

Références
- « Cancer du côlon : quelques chiffres ». Consulté le 23 février 2020. https://www.e-cancer.fr/Patients-et-proches/Les-cancers/Cancer-du-colon/Quelques-chiffres.[↩]
- Bouvier, A.-M., et A. Drouillard. « Le point sur l’épidémiologie des cancers du côlon ». Oncologie 16, no 11 (1 décembre 2014): 485‑90. https://doi.org/10.1007/s10269-014-2458-z.[↩]
- Traa, M. J. et Al. « Sexual (Dys)Function and the Quality of Sexual Life in Patients with Colorectal Cancer: A Systematic Review ». Annals of Oncology: Official Journal of the European Society for Medical Oncology 23, no 1 (janvier 2012): 19‑27. https://doi.org/10.1093/annonc/mdr133.[↩]
- Basson, Rosemary. « Sexuality in Chronic Illness: No Longer Ignored ». Lancet (London, England) 369, nᵒ 9559 (3 février 2007): 350‑52. https://doi.org/10.1016/S0140-6736(07)60166-4.[↩]
- Park et Al. « Urinary and Erectile Function in Men after Total Mesorectal Excision by Laparoscopic or Robot-Assisted Methods for the Treatment of Rectal Cancer: A Case-Matched Comparison ». World Journal of Surgery 38, nᵒ 7 (juillet 2014): 1834‑42. https://doi.org/10.1007/s00268-013-2419-5.[↩]
- Silva, Giovanna M. da, Tracy Hull, Patricia L. Roberts, Dan E. Ruiz, Steven D. Wexner, Eric G. Weiss, Juan J. Nogueras, et al. « The Effect of Colorectal Surgery in Female Sexual Function, Body Image, Self-Esteem and General Health: A Prospective Study ». Annals of Surgery 248, nᵒ 2 (août 2008): 266‑72. https://doi.org/10.1097/SLA.0b013e3181820cf4.[↩]
- Varpe, P., H. Huhtinen, A. Rantala, P. Salminen, P. Rautava, S. Hurme, et J. Grönroos. « Quality of Life after Surgery for Rectal Cancer with Special Reference to Pelvic Floor Dysfunction ». Colorectal Disease: The Official Journal of the Association of Coloproctology of Great Britain and Ireland 13, nᵒ 4 (avril 2011): 399‑405. https://doi.org/10.1111/j.1463-1318.2009.02165.x.[↩]
- Helgason, A. R., J. Adolfsson, P. Dickman, S. Arver, M. Fredrikson, et G. Steineck. « Factors Associated with Waning Sexual Function among Elderly Men and Prostate Cancer Patients ». The Journal of Urology 158, no 1 (juillet 1997): 155‑59. https://doi.org/10.1097/00005392-199707000-00050.[↩]
- Diokno, A. C., M. B. Brown, et A. R. Herzog. « Sexual Function in the Elderly ». Archives of Internal Medicine 150, n° 1 (janvier 1990): 197‑200.[↩]
- Downing, Amy, Eva J. A. Morris, Mike Richards, Jessica Corner, Penny Wright, David Sebag-Montefiore, Paul Finan, et al. « Health-Related Quality of Life after Colorectal Cancer in England: A Patient-Reported Outcomes Study of Individuals 12 to 36 Months after Diagnosis ». Journal of Clinical Oncology: Official Journal of the American Society of Clinical Oncology 33, no 6 (20 février 2015): 616‑24. https://doi.org/10.1200/JCO.2014.56.6539.[↩]
- Hendren, Samantha K., Brenda I. O’Connor, Maria Liu, Tracey Asano, Zane Cohen, Carol J. Swallow, Helen M. Macrae, Robert Gryfe, et Robin S. McLeod. « Prevalence of Male and Female Sexual Dysfunction Is High Following Surgery for Rectal Cancer ». Annals of Surgery 242, no 2 (août 2005): 212‑23. https://doi.org/10.1097/01.sla.0000171299.43954.ce.[↩]
- Giuliano, F. « [Questionnaires in sexual medicine] ». Progres En Urologie: Journal De l’Association Francaise D’urologie Et De La Societe Francaise D’urologie 23, no 9 (juillet 2013): 811‑21. https://doi.org/10.1016/j.purol.2013.01.006.[↩]
- Bernorio, R., S. Piloni, G. Mori, A. Prunas, D. Bosoni, et R. E. Nappi. « Efficacy and Tolerability of a Spray Formulation Containing Visnadine in Women Self-Reporting Sexual Symptoms: A Randomized Double-Blind Placebo-Controlled Pilot Study ». Journal of Endocrinological Investigation 41, no 6 (juin 2018): 729‑37. https://doi.org/10.1007/s40618-017-0801-0.[↩]




Bonjour , merci , je randonne pour sensibiliser les gens aux cancers et ce mois ci « le cancer du colorectal » le cancer tous CONCERNER très intéressant sur la sexualité .vatin xavier
Merci pour votre commentaire.
N’hésitez pas à partager cet article sur votre Blog et votre page Facebook si vous le trouvez interessant.
Bien cordialement
Dr Arnaud ZELER