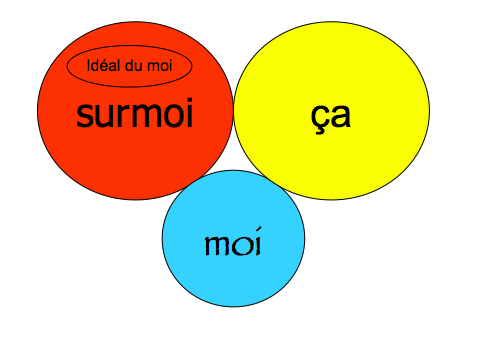
La normalité psychique n’existe pas… mais l’équilibre psychique oui
Cette affirmation fondamentale pose les bases de toute évaluation psychiatrique correcte : comprendre qu’il n’existe aucun standard universel de fonctionnement psychique normal permet d’éviter les jugements hâtifs et les catégorisations rigides qui faussent souvent la clinique.
En revanche, l’équilibre psychique se manifeste par une capacité plus ou moins grande à réguler ses émotions, à maintenir des relations satisfaisantes et à affronter les contraintes de l’existence sans s’effondrer.
Tout le monde a la possibilité de décompenser sous l’effet de stress cumulés, de pertes successives ou de vulnérabilités constitutionnelles. Le fait d’être soignant multiplie statistiquement le risque suicidaire par 4 par rapport à la population générale, et chez les psychologues on a même un risque multiplié par 16, ce qui démontre que la formation professionnelle et l’expérience clinique n’immunisent nullement contre la souffrance psychique et rappelle l’humilité nécessaire face à la complexité humaine.
Première étape : examiner le niveau intellectuel et les maladies mentales
Quand on fait une évaluation psychiatrique il faut regarder le niveau intellectuel du sujet : niveau d’étude etc… et les maladies mentales : dépression, manie, délire etc…
Le niveau intellectuel s’apprécie rapidement par le parcours scolaire, les diplômes obtenus, la nature des emplois exercés, mais aussi par la compréhension des consignes données lors de l’entretien et la capacité à raisonner de manière abstraite ou à faire des liens entre des idées complexes.
Cette évaluation préliminaire est cruciale car certains comportements perçus comme anormaux relèvent parfois simplement d’un déficit cognitif ou d’un décalage culturel plutôt que d’un trouble de personnalité.
Les maladies mentales aiguës doivent être systématiquement recherchées et éliminées ou stabilisées avant toute analyse plus fine.
La dépression c’est l’air triste, la perte du plaisir des activités habituelles, depuis un certain temps, avec souvent une fatigue profonde, des troubles du sommeil et un ralentissement global qui modifient toute la présentation clinique.
La manie c’est l’excitation, l’euphorie, la fuite des idées, l’exaltation de l’humeur, l’hyperactivité souvent associée à une diminution du besoin de sommeil, des dépenses inconsidérées et des prises de risque désorganisées.
Le délire, la paranoïa : ce sont des gens qui ont des idées délirantes portées par une conviction inébranlable sans base réelle dans la réalité partagée, ce qui les distingue fondamentalement des personnalités paranoïaques stables où la méfiance reste dans les limites du vraisemblable.
Deuxième étape : repérer les traits de caractère
Une fois qu’on a éliminé ceux qui sont pathologiques, on essaie de repérer les traits de caractères. Ces traits constituent le socle stable de la personnalité, présents depuis l’adolescence ou le début de l’âge adulte, et relativement constants à travers les différents contextes de vie. Ils définissent la manière habituelle dont le sujet perçoit le monde, régule ses émotions, entre en relation avec autrui et prend ses décisions.
La différence entre les traits de caractères et la maladie c’est le retentissement social et la souffrance personnelle ou des autres. Un trait marqué comme une certaine impulsivité ou une timidité prononcée reste dans le registre de la variation individuelle tant qu’il n’entrave pas gravement la vie quotidienne et ne génère pas de souffrance excessive.
Le passage au pathologique survient lorsque ces traits deviennent rigides, inadaptables aux circonstances, et qu’ils provoquent soit une détresse personnelle intense chez le sujet, soit un préjudice significatif pour son entourage professionnel, familial ou conjugal, justifiant alors une prise en charge spécifique.
Les trois clusters de personnalités pathologiques
Il existe 3 types de pathologies en 3 clusters clairement identifiables par leur tonalité clinique particulière.
Les A : les zarbi (caractère excentriques) séparés en paranoïaques avec leur méfiance systématique et leurs interprétations malveillantes permanentes des intentions d’autrui, schizoïdes par leur détachement affectif et leur préférence marquée pour la solitude sans recherche de liens intimes, et schizotypiques caractérisés par des pensées magiques ou des bizarreries comportementales qui les placent à la frontière des troubles psychotiques.
Les B : les foutracs (caractère fort emporté par impulsivité) séparés en
- psychopathes qui n’ont de soucis que leur propre intérêt immédiat sans éprouver de honte ni de remords authentiques après avoir manipulé ou lésé autrui,
- borderline marqués par un passé abandonnique fait de ruptures répétées avec une instabilité dans tous les domaines de la vie associée à une vulnérabilité extrême aux violences conjugales, une recherche compulsive d’immédiateté pour apaiser les angoisses abandonniques dévorantes,
- narcissiques centrés sur leur supériorité et leur besoin constant d’admiration,
- histrioniques par leur théâtralisation des émotions, la fausseté apparente de leurs affects et leur séduction omniprésente.
Les C : les timides et anxieux avec les personnalités évitantes qualifiées de timides pathologiques par leur hypersensibilité au rejet et leur évitement systématique des relations, obsessionnels prisonniers de leur perfectionnisme rigide et de leur besoin de contrôle absolu sur les règles et les détails, dépendantes caractérisées par leur nécessité constante d’être guidées et soutenues au risque de se soumettre passivement pour éviter toute séparation.
Application pratique en consultation
Quand on est en présence d’un patient et qu’on le sent pas bien, on recherche s’il est cluster A, B ou C et on le réévalue la prochaine fois au cas où y ait juste eu le problème de la première consultation.
Cette impression initiale de malaise ou d’inadéquation relationnelle constitue un signal clinique précieux qui oriente l’hypothèse diagnostique vers l’un des trois grands registres : l’excentricité bizarre du cluster A, l’impulsivité dramatique du cluster B ou l’inhibition anxieuse du cluster C.
Cependant cette première évaluation reste hautement provisoire car influencée par le contexte de la rencontre, l’anxiété du patient face au soignant inconnu, les contre-transfers du clinicien ou simplement une mésentente passagère ; la réévaluation lors de la consultation suivante, une fois l’alliance thérapeutique un peu nouée, permettra de confirmer, d’infirmer ou de nuancer l’hypothèse initiale et d’affiner la compréhension du fonctionnement de personnalité.
Cadre éthique en consultation
L’entretien clinique repose sur cinq principes fondamentaux qui garantissent une évaluation respectueuse et efficace.
Premièrement, l’empathie : il s’agit de se mettre à la place du patient, de ressentir ce qu’il vit émotionnellement et de le lui montrer sans le juger, pour qu’il se sente compris et en confiance dès les premières minutes.
Deuxièmement, la reformulation : reprenez avec vos propres mots ce que le patient vient de dire, par exemple « Si je comprends bien, vous vous sentez abandonné depuis cette rupture ? ». Cela vérifie que vous avez bien saisi son propos et l’aide à organiser ses idées souvent confuses ou chargées d’émotion.
Troisièmement, les questions ouvertes et jamais fermées : demandez « Comment ça se passe au niveau de la douleur ? » plutôt que « Est-ce que vous avez mal ? ». La question fermée bloque la réponse à un oui/non, alors que l’ouverte laisse le patient développer librement son vécu.
Quatrièmement, soyez curieux comme si vous ne saviez rien : même avec un dossier complet sous les yeux, quand le patient dit « Ça va mal », demandez immédiatement « C’est-à-dire ? » ou « Qu’est-ce que ça veut dire pour vous ? ». Ne présumez jamais le sens de ses mots.
Cinquièmement, acceptez d’être intrusif mais respectez les limites : osez explorer les sujets sensibles comme la sexualité, les conflits familiaux ou les violences, car la vérité se cache souvent là ; mais arrêtez-vous net si le patient dit « Je ne veux pas en parler aujourd’hui ».
Ces cinq piliers forment un cadre éthique solide qui permet d’accéder à l’essentiel du fonctionnement psychique tout en respectant la dignité du sujet.
En cas de difficultés face à un patient qui présente une infraction à caractère sexuel
L’évaluation prend une dimension particulièrement délicate et exigeante lorsque le patient relate, est suspecté de, ou présente des éléments évoquant une infraction à caractère sexuel ; qu’il s’agisse d’actes commis, de fantasmes préoccupants ou de comportements à risque.
Dans ce contexte médico-légal sensible où convergent la clinique, l’éthique et le droit, le clinicien ne doit pas rester isolé face à des enjeux qui dépassent souvent ses compétences spécifiques.
Il existe des centres de ressources régionaux dédiés aux auteurs d’infractions à caractère sexuel, tels que les CRIAVS de Grenoble, Montpellier ou Marseille, qui offrent un soutien concret et spécialisé : ces structures peuvent intervenir directement dans votre cabinet et accompagner la mise en place de protocoles adaptés ; un réflexe simple et efficace consiste à taper « centre de ressource » suivi du problème précis rencontré pour identifier immédiatement la structure compétente dans votre région.
La loi Guigou de 1998 constitue un jalon important en ayant permis aux magistrats, pour la première fois, de condamner des auteurs d’infractions sexuelles non seulement à des sanctions pénales mais aussi à des mesures thérapeutiques obligées ou des injonctions de soins, reconnaissant ainsi que la prise en charge clinique peut contribuer à prévenir la récidive en travaillant sur les facteurs sous-jacents. Ces centres de ressources peuvent faire venir des intervenants dans notre cabinet, nous donner la bibliographie etc.
En parallèle, pour les situations de litige où le praticien se trouve personnellement impliqué, la Fédération Nationale des Accidentés du Travail et des Handicapés (FNATH) propose une protection juridique accessible à 50 euros incluant une expertise indépendante ; il est généralement préférable d’attaquer au civil où l’indemnisation est plus favorable que dans la procédure pénale, même si cela implique d’avancer initialement les frais ; solliciter un médecin de recours – celui mandaté par l’assurance responsabilité civile – permet de contrebalancer les experts judiciaires ; en effet, les experts du civil ont tendance à maximiser l’état antérieur du patient tandis que le médecin de recours sait le minimiser pour obtenir une évaluation équilibrée et juste.
Concernant les obligations professionnelles du médecin, le code de la santé publique impose de dénoncer tout crime en préparation mettant en danger la vie d’autrui, comme un meurtre imminent, mais pas toute infraction courante sauf si la victime potentielle est particulièrement vulnérable – par exemple une personne enceinte ; en situation de doute, la démarche recommandée consiste à appeler le responsable du conseil départemental de l’Ordre des médecins, à consigner minutieusement cette consultation dans le dossier médical et à demander si possible une confirmation écrite par mail.
Contacter le substitut du procureur permet d’obtenir un avis précis sur la conduite à tenir ; enfin, la déclaration de situation préoccupante offre une voie intermédiaire pour alerter les autorités compétentes sans engager immédiatement une procédure judiciaire lourde.
Cette approche prudente et structurée protège à la fois le patient, le clinicien et les personnes potentiellement vulnérables, tout en respectant scrupuleusement le secret médical et les exigences déontologiques.