Cet article est une retranscription d’un cours magistral tenu à l’oral, dispensé dans le cadre du Diplôme Inter Universitaire de Sexologie, qui dure 3 ans.
Chaque enseignant, dans sa discipline, a son propre référentiel théorique.
La retranscription de ces cours est un support de révision et apporte un complément d’informations à ceux qui s’intéressent au sujet.
C’est l’ensemble des visions transdisciplaires qui permet la richesse de ce DIU.
Malgré les efforts que nous avons fournis pour produire une transcription au plus près du cours d’origine, vous pouvez rencontrer des erreurs ou des évolutions dans les découvertes scientifiques.
N’hésitez donc pas à nous en faire part dans les commentaires, sous le cours :)
PS : Si vous préférez télécharger ce cours au format PDF pour pouvoir le lire à tête reposée, cliquez ici
- Les 3 raisons qui font que le soignant DOIT aborder la question de la sexualité avec les patients
- Les freins et fausses croyances qui vous empêchent de le faire
- Les techniques et les outils pour aborder la sexualité en consultation
- triées par niveau
- et par type de ressource (brochure, boîte à outils, capsules vidéos, jeu etc.)
- pour vous aider dans vos actions d’éducation à la vie sexuelle et affective
- Vous aider à trouver le sexologue le plus adapté à vos difficultés
- Déterminer les situations devant amener à consulter
- Comprendre en quoi consiste une consultation de sexologie
Un cadeau spécial pour vous !

Vous êtes professionnel de santé ?
Vous cherchez des outils pour intégrer la santé sexuelle à vos consultations ?
Recevez gratuitement notre mini-formation « Comment aborder la sexualité avec les patients ? » comprenant :

Vous êtes professionnel de l’éducation ?
Vous avez besoin d’outils pratique en éducation sexuelle ?
Recevez gratuitement notre pack « Education à la vie sexuelle et affective – Les ressources gratuites pour les professionnels de l’éducation » comprenant 47 ressources gratuites

Vous êtes un•e patient•e ?
Vous cherchez des solutions à vos difficultés d’ordre sexuel ou relationnel ?
Recevez gratuitement notre ebook « Comment choisir son Sexologue ? » pour :
I- CLASSIFICATION DES EXCISIONS
L’O.M.S. a établi une typologie des différentes mutilations génitales féminines en 4 quatre catégories, décrites ci-dessous1) :
- Type I : Ablation du prépuce, avec ou sans excision partielle ou totale du clitoris (ou clitoridectomie).
- Type II : Ablation du clitoris, avec excision partielle ou totale des petites lèvres (excision).
- Type III : Ablation partielle ou totale des organes génitaux externes et suture / rétrécissement de l’orifice vaginal (infibulation).
- Type IV : Piqûre, perforation ou incision du clitoris et/ou des petites et des grandes lèvres, étirement du clitoris et/ou des lèvres, cautérisation par brûlure du clitoris et du tissu avoisinant

Il est important de bien examiner les patientes, afin de bien faire le diagnostic, et savoir si c’est le clitoris qui manque, s’il a été touché ou pas, (c’est le plus important), et ensuite, regarder du côté des lèvres, pour commencer à faire la reconstruction.
Ces 4 types dépendent, des pays, des traditions, des croyances, et donc chaque type est plus fréquent qu’un autre dans un pays donné, par exemple le type III, est très observé en Somalie.
Ces 4 types sont classés suivant une classification anatomique, dépendante de la région touchée, ensuite la variation du degré de sévérité est toute autre chose, qui est faisable mais sans la relier à cette classification, qui n’est pas une classification clinique, mais plutôt, anatomique.
Type I
Dans ce type d’excision, c’est le clitoris uniquement qui est touché.
Ce type d’excision a été presque permis, à une certaine époque, par la société américaine de pédiatrie, sous prétexte qu’une petite entaille sur le prépuce permettait d’éviter d’aller plus loin.
Cependant, toutes les dernières recommandations émanant de la société de pédiatrie européenne, condamnent formellement toute forme de mutilation, quelle qu’elle soit.
Type II
Le clitoris et les petites lèvres sont touchés.
Observé surtout dans les pays d’Afrique francophones. Ce type d’excision, donne souvent, des pseudo infibulations (des pseudos du type III), donc, il faut savoir le pays où la patiente a été excisée, et bien l’examiner, afin de pouvoir faire la différence, s’il s’agit du type II (pseudo infibulations) ou bien, du type III (infibulations).
Type III
Ce sont les organes génitaux externes qui sont touchés dans ce type de mutilation, ce qui va engendrer une infibulation.
Ce type engendre beaucoup de complications, comme un hématocolpos (accumulation progressive du sang menstruel dans la cavité vaginale) ou un blocage d’urines.
Les relations sexuelles sont douloureuses et pénibles pour les femmes infibulées, et l’accouchement est à risque. Comme la porte de sortie est à moitié fermé, elles doivent en effet êtres désinfibulées avant l’accouchement.
Type IV
Blessure faite sur les petites et les grandes lèvres, voire même dans le vagin. Les grandes lèvres, le clitoris et le tissu avoisinant sont touchés.
II- EPIDEMIOLOGIE
Selon l’OMS :
- 138 millions de femmes, ont subi une mutilation génitale féminine (MGF) : Ce n’est pas un problème anecdotique !
- Chaque année, il y a 2-3 millions de nouveaux cas, surtout des petites filles. Mais il faut savoir, qu’avec les lois de protection, qui ont été faites dans les pays Occidentaux, on excise de plus en plus tard, surtout en France, où les parents sont déclarés responsables, du fait d’une mutilation faite en dehors du territoire du pays, pendant des vacances par exemple, et donc il y a des familles qui sont tout à fait conscientes de ça, et qui partagent cette vision des choses, mais le problème c’est qu’à moment donné, ils finissent quand même par emmener les filles qui sont devenues moins jeunes, et leurs faire subir une excision. Note : Il existe des cas, ou la jeune fille excisée en décède.
- Près de 5500 par jour : toutes les 15 secondes, une fillette subit une excision.
- La plupart vivent dans, 28 pays Africains, un plus petit nombre au Moyen-Orient, et dans les pays d’Asie. De plus en plus, en Europe, au Canada, en Australie, en Nouvelle-Zélande, et aux Etats-Unis. Il y a les Anglais aussi, qui commencent un peu à en parler, vu qu’il y a eu une première condamnation pour excision, et il semblerait qu’il y ait 20000 cas d’excision par an en Angleterre.
En France, le phénomène d’excision prend beaucoup de recul, grâce à la nouvelle loi de condamnation pour excision.

Les pays d’Afrique comme le Mali, le Sénégal, le Tchad, le Soudan, l’Ethiopie, et l’Egypte, pratiquent beaucoup l’excision (avec un taux de pourcentage supérieur à 85 %).
L’excision n’est pas du tout pratiquée dans les pays anglophones, ni dans ceux qui ont été sous la domination Portugaise, comme l’Angola, ou sous la domination Allemande et Anglaise, comme la Namibie. Elle n’est pas pratiquée non plus, au Maroc, en Lybie, et en Algérie.
Les Kenyanes excisées ne sont pas très observées en France, et pourtant, l’excision est pratiquée au Kenya.

 Ce cours fait 5638 mots. Pour plus de confort, vous pouvez en recevoir une version au format pdf que vous pourrez lire à tête reposée en cliquant ici.
Ce cours fait 5638 mots. Pour plus de confort, vous pouvez en recevoir une version au format pdf que vous pourrez lire à tête reposée en cliquant ici. III- CONSEQUENCES
On dispose de peu de données relatives aux différentes pratiques incluses dans les mutilations sexuelles féminines de type IV, mais les complications à court et long terme des mutilations de type I, II et II sont bien documentées.

Les conséquences les plus graves ont lieu chez les plus petits, entre (0 et 3 ans), où les chances de mortalité sont entre 10 et 15 % ce qui est énorme.
Les conséquences à court terme sont :
- les infections (y compris le tétanos),
- le HIV,
- le stress post-traumatique
Les complications à long terme sont :
- les douleurs chroniques pelviennes,
- les infections chroniques (kystes, infections de l’appareil génital)
- et bien évidemment les perturbations de la sexualité.
Les conséquences psychologiques, et les perturbations dues à l’expérience clitoridienne, sont valables quel que soit l’âge, mais elles sont beaucoup plus élevées chez les individus qui sont déjà arrivés à un âge plutôt avancé.
A- Risques immédiats et complications à court terme
Douleur
- Douleur immédiate : Le fait de couper les terminaisons nerveuses, et les tissus sensibles des organes génitaux, cause une douleur extrême. On a rarement recours à une anesthésie correcte et, lorsque c’est le cas, elle n’est pas toujours efficace.
- La période de cicatrisation elle aussi est douloureuse.
- Les mutilations sexuelles féminines de type III nécessitent une intervention plus importante, qui dure plus longtemps (15 à 20 minutes), et de ce fait, l’intensité et la durée de la douleur sont plus importantes.
- La période de cicatrisation est d’autant plus longue et difficile.
- Le choc peut être causé pas la douleur et / ou par l’hémorragie.
- Des saignements excessifs (hémorragie) et des chocs septiques ont été constatés.
Note : ce sont des douleurs à court terme, contrairement aux douleurs chroniques (à long terme).
Troubles urinaires
Des difficultés pour uriner, et également pour déféquer peuvent se produire du fait du gonflement, des œdèmes et de la douleur.
Infections nosocomiales et HIV
Des infections nosocomiales peuvent se répandre après l’utilisation d’instruments contaminés (par exemple l’utilisation des mêmes instruments pour de multiples opérations de mutilation) et au cours de la période de cicatrisation.
Virus de l’immunodéficience humaine (VIH) : L’utilisation du même instrument chirurgical sans stérilisation, est susceptible d’accroître le risque de transmission du VIH entre les filles qui subissent ensemble les mutilations sexuelles féminines. Dans une étude, une association indirecte a été constatée, mais aucune donnée ne permet d’établir une association directe, peut être du fait de la rareté des excisions collectives avec le même instrument, et de la faible prévalence du VIH parmi les filles à l’âge auquel l’intervention est pratiquée.
Mort
On estime qu’il y a entre 10 et 15% de mortalité.
La mort peut être causée par les hémorragies, ou les infections, y compris par le tétanos, et le choc.
Note : Pierre Foldes, au début, faisait des études sur les pièces anatomo-pathologiques, et trouvait tout type de choses, (comme des bouts de fer) dans les cicatrices qu’il enlevait.
Conséquences psychologiques
La douleur, le choc, et l’utilisation de la force physique par celles qui pratiquent l’intervention, sont mentionnés comme des raisons pour lesquelles de nombreuses femmes décrivent les mutilations sexuelles féminines comme un traumatisme.
Accolement non voulu des lèvres
Plusieurs études ont montré que, dans certains cas, ce qui devait être une mutilation sexuelle féminine de type II, peut du fait de l’adhérence des lèvres, aboutir à une mutilation sexuelle féminine de type III.
Les mutilations sexuelles féminines répétées, semblent être relativement fréquentes dans les cas de mutilations sexuelles féminines de type III, généralement du fait de l’échec de la cicatrisation.
B- Risques et complications à long terme
Les petites filles excisées ne meurent pas forcément toutes d’hémorragie, d’insuffisance rénale, ou de complications immédiates. Par contre, l’excision crée des adhérences entre la racine du clitoris et toute la zone qui est juste derrière la symphyse pubienne, ce qui entrainera par la suite un risque de fistules obstétricales et d’un risque de complications obstétricales plus importantes.
Douleurs chroniques
Les douleurs chroniques peuvent être dues à l’emprisonnement ou à l’absence de protection des terminaisons nerveuses.
Quand il était en Afrique, Pierre Foldes, a remarqué que ces femmes souffraient, et il a eu l’idée d’enlever la zone douloureuse et dessous, il a découvert que le clitoris était intact.
NOTE : Toutes les formes ne sont pas forcément des formes douloureuses.
Infections
Des kystes dermoïdes, des abcès et des ulcères génitaux peuvent se développer, avec une perte de tissus, superficielle.
Des infections pelviennes chroniques peuvent être à l’origine de douleurs dorsales et pelviennes chroniques.
Les infectons de l’appareil urinaire peuvent remonter jusqu’aux reins, aboutir à une insuffisance rénale, à la septicémie, et à la mort.
Un risque accru d’infections répétées de l’appareil urinaire a été largement mis en évidence à la fois chez les filles et chez les femmes adultes.
Chéloïde
C’est un excès de tissus cicatriciels qui peut se former à l’endroit de l’excision.
https://commons.wikimedia.org/wiki/File:Cicatrices_ch%C3%A9lo%C3%AFdes_(3).jpgInfections de l’appareil reproducteur et infections sexuellement transmissibles
Une fréquence accrue de certaines infections génitales, y compris des vaginoses bactériennes, a été mise en évidence.
Certaines études ont fait état d’un risque accru d’herpès génital, mais aucune association n’a été constatée avec d’autres infections sexuellement transmissibles.
Virus de l’immunodéficience humaine (VIH)
L’augmentation du risque de saignements au cours des rapports sexuels, qui est fréquente lorsque la désinfibulation est nécessaire (type III), peut accroître le risque de transmission du VIH.
La prévalence accrue de l’herpès chez les femmes qui ont subi des mutilations sexuelles féminines peut également accroître le risque d’infection par le VIH, étant donné que l’herpès génital est un facteur de risque dans la transmission du VIH.
Qualité de la vie sexuelle
L’ablation de tissus génitaux extrêmement sensibles, ou les dommages subis par ceux-ci, en particulier le clitoris, peuvent avoir une incidence sur la sensibilité sexuelle et aboutir à des problèmes sexuels tels qu’une diminution du plaisir sexuel et des douleurs au cours des rapports.
La formation de cicatrices, la douleur et les souvenir traumatisants associés à l’intervention peuvent également entraîner ce genre de problèmes.
Complications à la naissance
L’incidence des accouchements par césarienne et des hémorragies du post-partum est nettement plus élevée, ainsi que la fréquence des déchirures périnéales et du recours aux épisiotomies.
Le risque augmente avec l’ampleur de la mutilation sexuelle féminine.
Les fistules obstétricales sont une complication du travail prolongé et de la dystocie, et peuvent donc être une conséquence secondaire des complications obstétricales dues aux mutilations sexuelles féminines. Des études analysant le rapport éventuel entre les mutilations sexuelles féminines et les fistules obstétricales sont en cours.
Danger pour le nouveau-né
Des taux de décès plus élevés, ainsi que des résultats de l’indice d’Apgar inférieurs ont été constatés, le danger croissant avec la gravité de la mutilation sexuelle féminine.
Conséquences psychologiques
Certaines études ont démontré une plus grande probabilité de crainte des rapports sexuels, d’état de stress post-traumatique, d’anxiété, de dépression, et de pertes de mémoire.
Il est possible que la signification culturelle que revêt la pratique, n’offre aucune protection contre les complications psychologiques.
Note : Les stress post-traumatiques surgissent surtout sous formes de cauchemars, et qui sont par la suite guéris par la réparation.
C- Risques supplémentaires de complications résultant des mutilations de type III
- Chirurgie ultérieure : Les infibulations doivent être ouvertes (désinfibulation) plus tard au cours de la vie de la jeune fille, pour permettre la pénétration pendant les rapports sexuels et pour l’accouchement. Dans certains pays, il est fréquent que la désinfibulation soit suivie d’une réinfibulation, qui nécessitera par conséquent, une nouvelle désinfibulation ultérieurement. Il est attesté que la réinfibulation est également pratiquée à d’autres occasions.
- Problèmes urinaires, et problèmes menstruels : La fermeture quasi complète du vagin et de l’urètre, peut entraîner un ralentissement de la menstruation et de la miction, ainsi que des douleurs lors de celles-ci. Un hématocolpos peut nécessiter une intervention chirurgicale. L’incontinence urinaire est fréquente chez des femmes ayant subi une infibulation, et est probablement due à la fois aux difficultés éprouvées pour vider la vessie, et à la stagnation de l’urine sous le capuchon formé par les tissus cicatriciels.
- Rapports sexuels douloureux : Etant donné que l’infibulation doit être ouverte soit par voie chirurgicale, soit lors de la pénétration pendant les rapports sexuels, ceux-ci sont fréquemment douloureux durant les premières semaines après le premier rapport sexuel. Le partenaire masculin, peut également ressentir des douleurs et subir des complications.
- Infertilité : Le rapport entre, les mutilations sexuelles féminines et l’infertilité, est essentiellement dû à l’ablation des grandes lèvres, les données disponibles montrant que plus la quantité de tissu retirée est importante, plus le risque d’infection est élevé.
D- Retentissement sur la sexualité
On remarque que ces femmes ont des troubles sexuels assez sévères dans tous les domaines (lubrification, satisfaction, et les autres paramètres)
- Réduction anatomique : rôle potentiel sur l’orgasme par action directe, mais sur le désir, l’excitation, la lubrification de manière indirecte.
- Réduction symbolique : impact sur l’identité, image du corps, de la féminité, de soi.
- Violence : stress post traumatique, agressions sexuelles.
- Douleurs
- Importance des mutilatons associees et des complications
L’hypothèse centrale dans l’enquête selon laquelle les femmes ayant subi une mutilation sexuelle féminine ont des difficultés récurrentes dans leur vie sexuelle est clairement vérifiée. Les résultats montrent qu’elles sont d’une part, inscrites dans un modèle qui associe encore largement sexualité et union légale, et d’autre part, que leur vécu de la sexualité est plus souvent peu satisfaisant voire même douloureux. S’il existe une forte différence dans ce que l’on peut qualifier de « bien être sexuel » entre les femmes excisées interrogées, les femmes témoins et un échantillon de population générale, il sera nécessaire de mener des analyses complémentaires pour voir ce qui relève de la « qualité » de leurs relations avec leur partenaire et ce qui relève des conséquences de l’excision
Enquête d’Armelle Andro, et son équipe, Mars 2009
IV- LUTTE CONTRE L’EXCISION
L’idéal est d’arriver à faire des études épidémiologiques extrêmement bien faites, qui montrent qu’il y a plus de complications obstétricales après excisions. C’est la meilleure méthode d’attaquer ce problème, car c’est avec des données médicales bien faites qu’on peut arriver à sensibiliser les personnes sur la dangerosité des excisions.
A- Argumentaire
| Raisons invoquées | Arguments contre |
|---|---|
| Fertilité augmentée | Fertilité réduite, stérilité, problèmes pendant l’accouchement |
| Condition pour le mariage, sSigne de féminité et beauté | De plus en plus d’hommes sont contre |
| Religion | Aucune mention dans le Coran, la Bible ou la Torah |
| Contrôle de la sexualité | Fausse sécurité, importance de l’éducation |
| Meilleure hygiène | Infections, risques médicaux divers |
| Tradition, loyauté, pression sociale | Cadre légal dans beaucoup de pays, dont la France. Aider les parents à pouvoir décider et porter la responsabilité pour leur enfant. |
L’objectif de ce tableau : Immédiatement en face des raisons invoquées, et suivant des critères médicaux, on tente de trouver des arguments :
- Dans certaines croyances, et ethnies, on dit que l’excision favorise la fertilité : La réponse et l’argumentation, dans ce cas, est simple, car on a plusieurs preuves qui démontrent le contraire, et qui sont basées sur des données médicales, donc il peut y avoir à la fois des stérilités liées à une infection génitale, et également des accouchements difficiles.
- Condition pour le mariage, signe de féminité et beauté : Celle-ci est une raison difficile à combattre, donc la seule chose qui pourrait s’avérer efficace, est que les hommes se positionnent contre.
- Religion : Les arguments contre cette raison ne sont pas simples à trouvées non plus, mais en se penchant sur les ouvrages du Coran, de la Bible et de la Torah, on constate que l’excision n’a pas du tout été invoquée.
- Contrôle de la sexualité : Il faut essayer de sensibiliser et d’éduquer les gens, malgré la difficulté de faire passer l’idée.
- Meilleure hygiène : Là, c’est pareil, autant que professionnels de santé, l’idéal est d’essayer de le faire comprendre les risques d’infections et d’autres risques médicaux.
- Tradition, loyauté, pression sociale : Il faut essayer de soutenir les parents et les aider à pouvoir décider et à porter la responsabilité et cela, par un cadre légal, qui est de plus en plus fréquent. En effet, beaucoup de pays Africains ont ratifié des accords qui ont été signés par les dirigeants de plusieurs pays, mais qui ne sont pas mis en application. La sensibilisation par des portes paroles aux différents villages pratiquants l’excision, peut également s’avérer utile.
B- Aspects législatifs
- 1952 : Les mutilations sexuelles féminines (MSF), apparaissent dans une résolution de la commission des droits de l’Homme des Nations Unies, et l’excision a été condamnée.
- En 1990, il y a eu des recommandations internationales explicites, dont une est sortie en 1997, et qui a été faite de manière conjointe par l’OMS3
En Europe : Convention internationale des droits de l’Enfant du 20 Novembre 1989, dans l’article 24 et dont l’énoncé est : « Les Etats parties reconnaissent le droit de l’enfant de jouir du meilleur état de santé possible et prennent toutes les mesures efficaces appropriées en vue d’abolir les pratiques traditionnelles préjudiciables à la santé des enfants ».
En France : Droit français : agression sexuelle : « toute atteinte sexuelle commise avec violence, contrainte, menace, surprise » (article 222-22 du code pénal).
- 1er mars 1994 : Article 312 du code Pénal : excision : « de violence sur mineur ayant entraîné mutilation ».
En Afrique : Peu de pays ont interdit les mutilations génitales féminines, d’autres ont une politique très incertaine.
- Le Burkina Faso : Article 380 du code pénal Burkinabé, adopté en 1996, punit le fait «de porter atteinte à l’intégrité de l’organe génital de la femme par ablation totale, par excision, par infibulation, par insensibilisation ou par tout autre moyen ».
- 11 juillet 2003 : un Protocole à la Charte Africaine des droits de l’Homme et des peuples relatifs aux droits des femmes : lutte pour promotion et respect du droit des femmes. Droit à intégrité personne et protection contre les pratiques traditionnelles néfastes. Ratification par 15 états africains en octobre 2005.
C- Rôle de l’éducation

Plus les barres sont petites, plus la diminution du risque est faible.
- La diminution du risque d’excision avec l’instruction des femmes, est très significative en Côte d’Ivoire, eEn Tanzanie, au Cameroun, en Egypte, et au Bénin.
- Elle est un peu moins significative en Guinée et à la RCA.
- Au Nigéria, l’instruction des femmes n’est pas un facteur décisif.
- En Egypte, la diminution est significative alors que l’intervalle (98-92) n’est pas très grand (6% de différence), car c’est un pays où la plupart des femmes sont excisées.
D- Evolution du taux d’excision au cours du temps

Ce tableau montre la diminution du risque d’excision entre deux tranches d’âge, en fonction des pays. On remarque bien que la diminution est sensible en Guinée et en Erythrée (les barres en orange sont longues), elle est peu sensible en Egypte, et au Soudan, et moyennement sensible au Bénin, et en Tanzanie.
- En Guinée, les femmes entre 30-49 ans, sont plus excisées que les femmes entre 15-29 ans.
- En Egypte, l’âge d’excision n’a pas d’importance.
Note : Ces chiffres sont un peu anciens, pour des chiffres plus récents, et une meilleure explication, l’idéal est de consulter le rapport de l’UNICEF.
V- LES REPARATIONS D’EXCISION
A) Historique
- Expérience de Pierre Foldes, urologue, anatomiste, et humanitaire en Afrique, qui a remarqué des douleurs séquellaires très importantes chez les femmes excisées.
- Il a mis au point un concept de réparation de ces mutilations génitales par analogie avec l’allongement de verge chez l’homme. Il a fait appel à ses notions d’urologue, et particulièrement à ce qu’on connait sur la chirurgie de la verge, pour voir s’il pouvait récupérer un peu de tissus caverneux (qui compose le tissu de la verge et celui du clitoris), tissus mobile, étirable et repositionnable.
Voici son bilan : :
- 25 ans d’expérience de réparation des mutilations
- 3500 examens cliniques de femmes mutilées.
- 3000 mutilations opérées
- 500 Pièces Anatomopathologiques (bouts de fer par exemple) retirées
- Entretien avec 5 exciseuses : Pour des dissections anatomiques
- Dissections anatomiques
- Echographies 3D de clitoris excisés : 30 Cas
- Protocole IRM Pré / Post Opératoire
- Enregistrement de Potentiels évoqués
En résumé, Pierre Foldes, s’est beaucoup investi. Il a également fait des dissections anatomiques, et des échographies du clitoris en 3D.

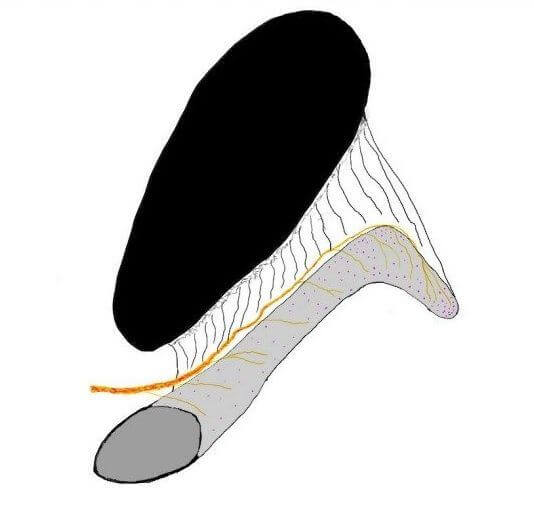
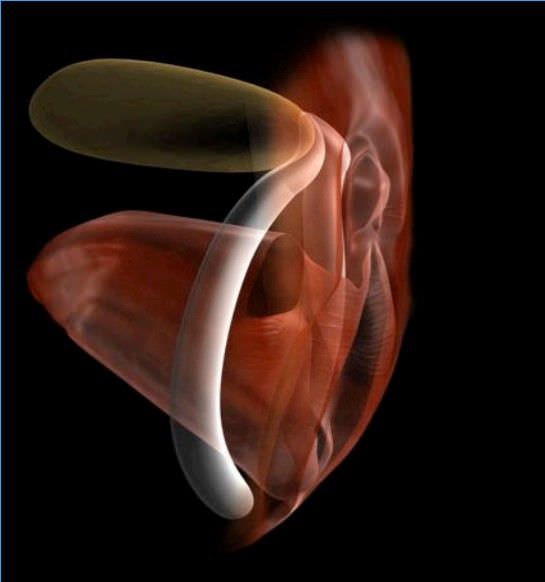
B) Mécanisme
L’excision va emporter une certaine partie du clitoris.
L’idée est donc de récupérer une partie du clitoris qui est encore à l’intérieur : il y aura une rétraction du clitoris en arrière, derrière la symphyse pubienne, et on va tirer dessus pour le ressortir.


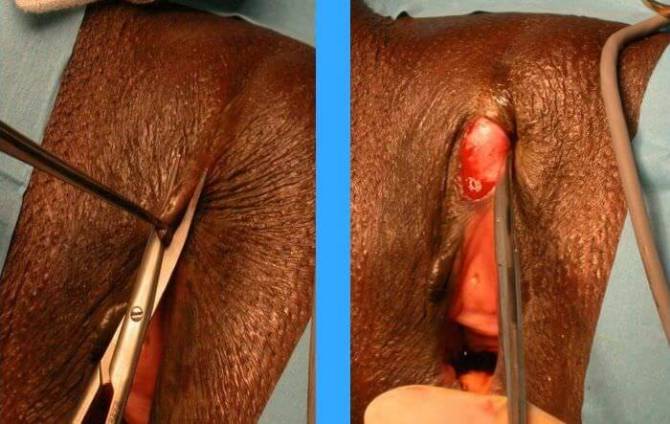
C) Technique chirurgicale
Suite à une excision, il se forme des cicatrices un peu partout.


Note : Il est vrai que ce n’est pas forcément suffisant, autant dans une forme d’efficacité, entre 90% et 95%. Il y a ce qu’on appelle les demandes identitaires, et les demandes d’amélioration de la sexualité, il faut être très prudent concernant ce que l’on promet aux patientes, car on est vraiment dans le multifactoriel.
D) Evaluation
Résultats de la première analyse de cohorte du Docteur B. Cuzin, par tranche de 500 personnes, en fonction du pays.
Ces chiffres, n’ont pas beaucoup changé avec le temps, sauf peut être une petite diminution sur les dernières tranches4.

Les raisons pour lesquelles les femmes demandent la réparation :
- Un grand nombre de femmes demandaient la réparation pour plusieurs raisons ensembles.
- Beaucoup d’autres pour 3 raisons ensembles.
- La plupart des femmes, pour l’identité sexuelle
- Pain (P) : représente les femmes qui demandaient la réparation pour cause de douleurs, alors que les douleurs étaient largement supportables.
- (S) : pour la sexualité.
- D’autres raisons plus importantes : Concernant l’idée d’intégrité corporelle.
1) Evaluation préopératoire

- Comme on peut le constater, la plupart des femmes dans cette population n’avaient pas de douleurs. Quelques-unes ressentaient une gêne légère, et très peu avaient des douleurs très fortes.
- Par contre, il y avait beaucoup de femmes qui n’avaient pas de plaisir clitoridien. Quelques unes avaient des sensations discrètes, d’autres avaient des sensations plaisantes, et la plupart des femmes qui demandaient à se faire opérer n’avaient pas d’orgasmes.
2) Evaluation, six mois après l’intervention

- L’évaluation, six mois après l’intervention, a démontré que les femmes opérées avaient récupéré un néo-gland de manière correcte (clitoris intact) pour la plupart. Elles étaient soit dans la plupart des cas, restées proche de la normale, soit dans les 37% des cas ayant exposé leur capuchon, soit dans 30% des cas, les maris de la plupart des femmes ont une saillie clitoridienne visible.
- Les femmes opérées doivent faire travailler leurs clitoris, afin d’éviter qu’une peau ne se forme sur le clitoris et le masque à nouveau.
- L’idéal est de faire un protocole de rééducation post opératoire : Après la cicatrisation complète, après quelques semaines environ, dès que ça ne coule plus, les patientes appliquent de la colpotrophine(R). Dès qu’elles peuvent toucher le clitoris sans que cela ne soit désagréable, il faut qu’elles continuent à se toucher, et cela jusqu’à ce qu’elles retrouvent des sensations agréables. Elles vont explorer leurs clitoris par stimulation, ensuite une stimulation vaginale et l’appropriation de certains objets peut s’avérer utile aussi, dans les cas où les stimulations clitoridiennes ne fonctionnent pas,
- Le médecin leur fait stimuler avec un des équivalents d’un érecteur à dépression, elles peuvent aussi utiliser du viagra, et puis quand elles n’ont aucune notion de ce qui se passe dans le vagin, le médecin leur fait faire une rééducation mixte en contractant le vagin sur des boules de geisha en touchant le clitoris.
3) Le suivi chirurgical
- Consultation à 15 jours pour évaluer la cicatrisation
- Consultation à 6 semaines pour les résultats plastiques
- Consultation à 6 mois pour les résultats fonctionnels (si elles le réclament), mais l’idéal c’est à un an, voire deux ans, car c’est un cas qui est cliniquement parlant assez proche de la prostatectomie radicale, où les patients prennent un peu plus de deux ans à se rétablir complètement, donc c’est à ce moment là qu’il faut vérifier le résultat.
On peut ensuite être amenés à faire de la chirurgie réparatrice complémentaire :
- Parfois, il y a une demande de chirurgie labiale.
- Des tumeurs et des chéloïdes.
- On peut être amenés à faire des réfections du périnée postérieur.
- Il y a aussi des demandes de correction de béances vulvaires.
VI – Prise en charge psycho-sexologique
Dans ces opérations, l’évaluation sexologique n’est pas toujours facile à faire. On a l’impression que chez certaines femmes, la chirurgie est un déclic, et permet à la sexualité de se remette en marche toute seule alors que chez d’autres, il peut y avoir un contexte compliqué.
Vers quatre à six mois post-opératoire :
- Évaluation par un questionnaire
- Accompagnement sexologique
- Prise en charge et thérapie
- La prise en charge financière de l’opération est un élément important en France, mais qui peut être délétère dans la mesure où la patiente peut être moins volontaire alors que cette opération nécessite systématiquement une rupture avec les traditions familiales et un engagement fort.
Note : Le pronostic n’a aucune relation avec l’âge.
A) Examen clinique : fondamental
L’examen clinique est fondamental chez ces femmes. Avant de décider quoi que ce soit, il faut faire un interrogatoire complet des comorbidités associées, et examiner l’appareil urinaire, ainsi que l’appareil locomoteur.
En effet, on se rend souvent compte que les patientes souffrent de blocage du bassin, de mal de dos, du fait que le corps a souffert, il s’est débattu, et donc, il doit pouvoir à nouveau être touché pour redevenir une source de plaisir.,
Le praticien doit le faire avec respect et beaucoup de tact, sans provoquer de douleurs, et sans oublier d’observer la gestuelle.
B) Approche sexologique générale : causalité
- Plusieurs théories : psychogène / organique / mixte.
- Facteurs : au nombre de trois :
- Prédisposants : c’est les facteurs constitutionnels, les apprentissages négatifs relatifs à la sexualité, les carences en éducation sexuelle (ES), et puis certaines maladies (même les femmes excisées, peuvent être sujettes à ces maladies).
- Précipitants : ça peut être pleins de facteurs différents.
- De maintien : c’est tout ce qui se maintient dans le temps, comme son nom l’indique.
Note : On peut très bien avoir un diabétique qui a un facteur vasculaire, un facteur neurologique et un facteur psychologique, et puis en traitant simplement le facteur psychologique, il peut très bien continuer à avoir ses facteurs artériels et neurologiques, mais ils deviendront invisibles. En ayant mobilisé ce qui était réversible, on a réussi à rendre les microlésions insignifiantes. C’est-à-dire qu’il ne faut pas se concentrer que sur la spécialité qu’on exerce.
VII- CONCLUSION
- Il y a une amélioration cosmétique, supérieure à 80 %
- Une amélioration de la sexualité, à force de la sensibilité du clitoris dans plus de 78 % des cas.
- La demande identitaire semble satisfaite
- La reconstruction de la sexualité est plurifactorielle, est doit être suivie.
- La chirurgie ne résout pas tout :
- Le chirurgien doit faire l’objet d’un suivi attentif et prolongé.
- Le chirurgien doit s’entourer des compétences nécessaires à la prise en charge de l’ensemble du traumatisme
- L’ostéopathie également, peut être utile dans certains cas.
L’évènement est la prise de parole des femmes
- Pathologie criminelle, d’origine humaine.
- Pathologie du non-dit.
- Le praticien est au carrefour du dépistage et de l’action sociale (témoignage).
Le médecin doit entendre le refus définitif du phénomène mutilatoire, et mettre son art au service de la restauration de leur intégrité.
 Ce cours fait 5638 mots. Pour plus de confort, vous pouvez en recevoir une version au format pdf que vous pourrez lire à tête reposée en cliquant ici.
Ce cours fait 5638 mots. Pour plus de confort, vous pouvez en recevoir une version au format pdf que vous pourrez lire à tête reposée en cliquant ici. - Les 3 raisons qui font que le soignant DOIT aborder la question de la sexualité avec les patients
- Les freins et fausses croyances qui vous empêchent de le faire
- Les techniques et les outils pour aborder la sexualité en consultation
- triées par niveau
- et par type de ressource (brochure, boîte à outils, capsules vidéos, jeu etc.)
- pour vous aider dans vos actions d’éducation à la vie sexuelle et affective
- Vous aider à trouver le sexologue le plus adapté à vos difficultés
- Déterminer les situations devant amener à consulter
- Comprendre en quoi consiste une consultation de sexologie
Un cadeau spécial pour vous !

Vous êtes professionnel de santé ?
Vous cherchez des outils pour intégrer la santé sexuelle à vos consultations ?
Recevez gratuitement notre mini-formation « Comment aborder la sexualité avec les patients ? » comprenant :

Vous êtes professionnel de l'éducation ?
Vous avez besoin d'outils pratique en éducation sexuelle ?
Recevez gratuitement notre pack « Education à la vie sexuelle et affective - Les ressources gratuites pour les professionnels de l’éducation » comprenant 47 ressources gratuites

Vous êtes un•e patient•e ?
Vous cherchez des solutions à vos difficultés d'ordre sexuel ou relationnel ?
Recevez gratuitement notre ebook « Comment choisir son Sexologue ? » pour :
Références
- Dr Robin Cook, 1995[↩]
- https://www.ined.fr/fichier/s_rubrique/19106/438.fr.pdf[↩]
- Mutilations sexuelles féminines. Déclaration conjointe OMS/UNICEF/UNFPA 1997 (https://www.who.int/fr/health-topics/female-genital-mutilation)[↩]
- Reconstructive surgery after female genital mutilation: a prospective cohort study. Lancet. 2012 Jul 14;380(9837):134-41. doi: 10.1016/S0140-6736(12)60400-0. Epub 2012 Jun 12.[↩]
- Foldes, P., et C. Louis-Sylvestre. « Résultats de la réparation chirurgicale du clitoris après mutilation sexuelle: 453 cas ». 5 janvier 2007. https://www.em-consulte.com/en/article/56945[↩]